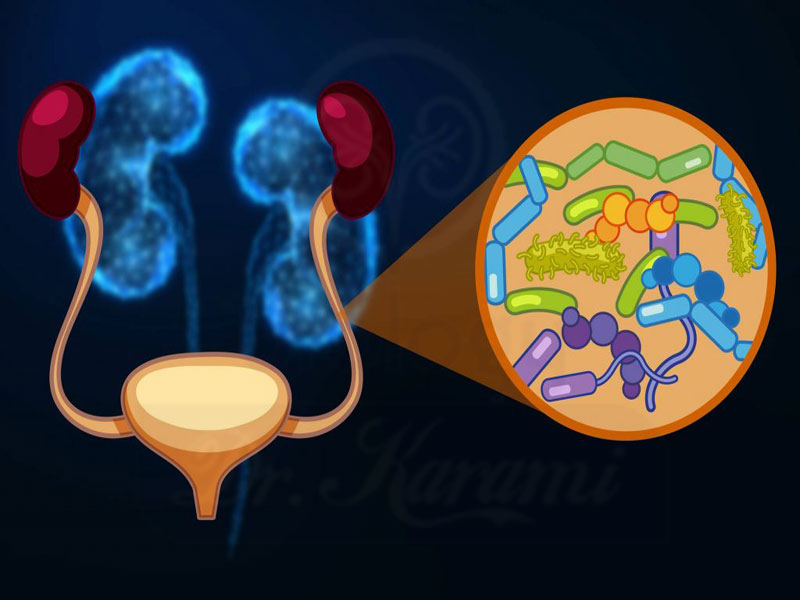
تعریف عفونت ادراری (UTI) عبارتست از وجود میکرو ارگانیسم های در حال تکثیر در کلیه ها، مجرای ادراری کلیه ها تا مثانه، مثانه و مجرای ادراری مثانه به خارج از بدن.
شیوع ابتلا به بیماری عفونت دستگاه ادراری در خانم ها ۵٠ برابر بیشتر از آقایان است و احتمال ابتلا به این بیماری در آن ها به حدود ۵ %در سال میرسد.
عفونت ادراری در مردان زیر ۶٠ سال نادر است اما میزان شیوع این بیماری در افراد مسن تر، در مردان و زنان مشابه است.
دامنه ای شدت این بیماری می تواند از التهاب مثانه (التهاب خفیف اما ناراحت کننده ای که تنها به مثانه محدود می شود)، باشد تا عفونت های شدید کلیوی مانند پیلونفریت (pyelonephritis) زمانی که عفونت خود را به بافت کلیه ها می رساند.
درمان این بیماری به این قضیه بستگی دارد که عفونت چگونه و به چه صورتی خود را نمایان کند.
بیشتر بیماران نسبت به روش های درمانی واکنش نشان داده و درمان می شوند و بعید است که هیچ گونه اختلال دیگری در دستگاه ادراری باقی بماند.
یک توصیه ی پزشکی
عفونت ادراری در مردان نادر است اما به یاد داشته باشید که هرگونه مورد مشکوکی نیاز به بررسی دارد. پروستاتیت (Prostatitis) و عفونت و یا التهاب پروستات (پروستات غده ای است که زیر مثانه قرار دارد و برخی از اجزای منی را تولید می کند)، علائمی مشابه UTI دارند که ممکن است با این بیماری اشتباه گرفته شوند.
چه چیزی باعث ایجاد بیماری عفونت ادراری می شود؟
ادرار در افراد سالم استریل است، به این معنی که عاری از هرگونه میکروارگانیسمی است.
مهمترین عامل استریل ماندن دستگاه ادراری، تخلیه ی مداوم و کامل مثانه است.
علت بسیاری از عفونت های ادراری تجمع باکتری های در اطراف مجاری ادراری و سپس صعود آن ها به داخل بقیه ی اعضای دستگاه ادراریست. عوامل متعددی می توانند احتمال بروز این فرایند را بیشتر کنند، از جمله:
انسداد:
برزگ شدن پروستات
تنگ شدن مجاری غدد
شرایط نورولوژیکی:
(Spina bifida) اسپینا بیفیدا
ام اس( MS )
آسیب های نخاعی
بیماری های ساختاری مثانه:
دیورتیکول (بیرون زدگی های کوچک diverticula (در دیواره ی مثانه
تومور
غیر طبیعی بودن مسیر ادرار:
کلیه های نعل اسبی (kidney horseshoe)
انسداد توسط سنگهای کلیه و یا سنگ های مثانه
کلیه های پلی کیستیک (Polycystic)
بیماری ریفلاکس مثانه (معمولا به علت نشت دریچه ی بین مثانه و حالب که مثانه را به کلیه مرتبط می سازد به وجود می آید.
جسم خارجی:
ابزار های پزشکی (به عنوان مثال، در حین یک فرایند پزشکی)
کاتتر و استنت
بیماری های زمینه ای:
دیابت
درمان با استروئید
عفونت های ادراری به دو دسته با عامل بیمارستانی و با عامل غیر بیمارستانی (جامعه) تقسیم می شوند. ٧٠ درصد از عفونت ها، عامل غیر بیمارستانی دارند و معمولا توسط باکتری اشرشیاکلی یا E-Coli که منشا آن روده ی خود شخص بیمار است، به وجود می آیند.
عفونت ادراری با عامل بیمارستانی نیز معمولا توسط باکتری اشرشیاکلی به وجود می آید اما سودوموناس(Pseudomonas)
و استافیلوکوک (Staphylococcus) علل مهمی هستند به خصوص زمانی که از یک ابزار جراحی مانند کاتتر استفاده شود. ابزارها فاکتور های هستند که زمینه را برای ایجاد عفونت فراھم می کنند.
عفونت های بیمارستانی معمولا می توانند به وسیله ی ارگانیسم های مختلفی به وجود بیایند که مقاوت در برار آنتی بیوتیک ها مشکل شایع در اینگونه عفونت هاست.
علائم عفونت ادراری چه چیزهای هستند؟
بسته به اینکه عفونت، قسمت های پایین تر (مثانه و پیشابراه) را تحت تاثیر قرار داده باشد و یا قسمت های بالاتر (کلیه ها و حالب ها)، علائم می توانند متفاوت باشند.
علائم عفونت قسمت پایینی از دستگاه ادراری عبارتند از، سوزش هنگام ادرار dysuria تکرر ادرار (مکررا نیازبه دفع ادرار وجود دارد) و فوریت ادرار (نیاز فوری به ادرار کردن). ادرار می تواند کدر باشد و بوی بدی نیز داشته باشد.
در افراد مسن تر علائمی کلی مانند آشفتگی و بی اختیاری ادراری نیز می تواند وجود داشته باشد.
عفونت ادراری در افراد مسن تر به علت ضعیف شدن مثانه برای انجام عمل تخلیه، بزرگ شدن پروستات و یا بی اختیاری ادراری ناشی از سکته های مغزی یا آلزایمر بسیار شایع تر است.
علائم عفونت ادراری در قسمت بالایی دستگاه ادراری همان علائم عفونت در قسمت پایینی بوده به اضافه ی درد درکمر (پهلو)، تب و لرز. بیمار به احتمال زیاد به حدی ناخوش خواهد بود که ممکن است لازم شود شخص در بیمارستان بستری شود.
عفونت ادراری چگونه تشخیص داده می شود؟
نوار تست آغشته به نمونه های ادرار شخص بیمار، می تواند علائم غیر مستقیم وجود عفونت مانند خون، پروتئین، سلول های سفید خون و نیتریت را مشخص کند. بسیاری از باکتری های شایع، نیترات را که یک ماده ی شیمیایی بوده و به صورت طبیعی در ادرار وجود دارد، به نیتریت که وجود آن در ادرار غیر طبیعی است تبدیل می کنند.
برای انجام آزمایش ادرار در آزمایشگاه، نمونه های ادرار باید از میانه ی ادرار انتخاب شود و فرایند نمونه برداری باید تمیز باشد به گونه ای که ورود میکروب به داخل نمونه از خارج مقدور نباشد. (معمولا اصول انجام آزمایش توسط پرسنل آزمایشگاه به شما گفته خواهد شد).
وجود ١٠٠٠٠٠ باکتری در هر میلی لیتر از ادرار را می توان یک عفونت قابل توجه در نظر گرفت به خصوص اگر همراه با آن چرک و یا سلول های سفید خون لکوسیت (leukocytes) نیز توسط میکروسکوپ مشاهده شود.
هر نوع باکتری آلوده کننده ای که یافته شود، در آزمایشگاه کشت شده تا میزان حساسیت آن به آنتی بیوتیک های رایج ارزیابی شود.
عفونت ادراری چگونه درمان می شود؟
اقدامات عمومی
مصرف زیاد مایعات ضروری است. موادی قلیایی مانند سیترات که از طریق آب وارد بدن ما می شود می تواند به بهبود علائم کمک کند. هر چقدر میزان قلیایی بودن ادرار بالاتر باشد، محیط برای رشد و تکثیر باکتری ها نامناسب تر شده و نتایج حاصل از درمان با استفاده از آنتی بیوتیک ها بهتر خواهد شد.
درمان با استفاده از آنتی بیوتیک ها
برای استفاده از آنتی بیوتیک ها حتما به پزشک مراجعه فرمایید. مقاومت در برابر آنتی بیوتیک ها تنها یکی از مضرات مصرف خودسرانه ی آنتی بیوتیک ها در جامعه میباشد.
بر اساس برخی تجربه ها، متخصصان نسبت به مصرف بیش از حد آنتی بیوتیک های قوی در اولین مراحل درمانی ابراز نگرانی میکنند.
عود بیماری دستگاه عفونت ادراری (UTI)
اگر عفونت ادراری بعد از درمان دوباره اتفاق بیافتد، شناسایی و درمان علت اصلی ایجاد کننده ی آن ضروری خواهد بود.
بیمارانی که احساس می کنند عفونت ادراری قبلی آن ها دارد عود می کند، نکاتی مانند مصرف ٢ تا ٣ لیتر مایعات در روز و ادرار کردن قبل از خواب و بعد از رابطه ی جنسی می تواند به مدیریت عفونت ادراری آن هاکمک کند.
نوشیدن ۲۵۰ تا ۵۰۰ میلی لیتر آب آلبالو و همچنین اجتناب از استحمام در وان حمام نیز می تواند به جلوگیری از عود بیماری کمک کند.
اگر این روش های درمانی موثر نبودند، معمولا استفاده از آنتی بیوتیک هایی با دوز پایین، به صورت مداوم و به مدت ۶ ماه لازم خواهد بود.