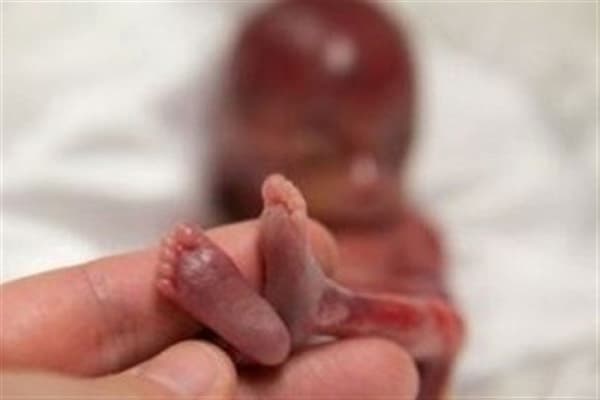
سقط جنین چیست؟ سقط جنین در هفته اول چگونه است؟علائم سقط جنین در ماه اول چیست؟ علائم سقط جنین چیست؟ سقط جنین در منزل چه عوارضی دارد؟ خونریزی سقط چند روز است؟ عوارض سقط جنین چیست؟علائم سقط جنین در هفته هشتم چیست؟ چرا سقط جنین در هفته دوم اتفاق می افتد؟ علائم سقط جنین در هفته دهم چه تفاوتی با علائم سقط جنین در هفته اول دارد؟ علت سقط جنین چیست؟
مهمترین علائم سقط جنین کدامند؟ عوارض سقط جنین چیست؟ علائم زنده بودن جنین در هفته یازدهم چیست؟یکی از تجربه های دردناک هر خانمی سقط جنین است که دلایل مختلفی دارد. علائم سقط جنین شامل درد در ناحیه زیر شکم، خونریزی واژن و لختههای خون از واژن میباشد. این علائم در دورههای مختلف بارداری متفاوت است. مثلا، علائم سقط جنین در هفته اول و ماه اول فقط شامل دردهای شکمی میشود. از علائم سقط جنین در ماه دوم با میتوان به درد یا گرفتگی شکم و خونریزی واژینال اشاره کرد. برای کسب اطلاعات بیشتر درباره سقط جنین و عوارض آن تا پایان این مقاله با ما همراه باشید.

مهمترین علائم سقط جنین
سقط جنین علائم مختلفی دارد که شدت و نوع آنها ممکن است در هر فرد متفاوت باشد. همچنین، مرحله بارداری که در آن سقط رخ میدهد نیز میتواند بر علائم تاثیر بگذارد. در ادامه، مهمترین علائم سقط جنین آورده شده است:
خونريزي رحمي
مهمترین علائم سقط جنین، خونریزی است که با لکهبینی شروع میشود و بهتدریج شدت میگیرد و به خونریزی بیشتر همراه با لختههای بزرگ منجر میشود. این وضعیت ناشی از باقیماندن بخشی از جفت یا جنین در داخل رحم است و تا تا خارج شدن کامل جفت یا جنین خونریزی ادامه پیدا میکند. وقتی این بافتها از رحم خارج شوند، رحم میتواند بهطور کامل منقبض شود. خون ریزی رحمی در هر دوره از بارداری متفاوت میباشد. بهطور مثال، یکی از علائم سقط جنین در ماه دوم خونریزی رحمی است که شدت آن با سقط جنین در سه ماه دوم کمتر میباشد.
درد در ناحيه زير شكم
یکی از علائم شایع سقط جنین که بسیاری از خانمها آن را تجربه میکنند، دردهای خفیف زیر شکم است. این دردها معمولا به صورت متناوب بوده و گاهی شبیه به اسپاسمهای شدید به نظر میرسند. علت این دردها انقباض عضله رحم است که برای خارج کردن خون یا لختههای باقیمانده در رحم اتفاق میافتد. این انقباضها و دردها تا زمانی که رحم کاملا تخلیه نشده باشد، ادامه خواهند داشت و شدت آنها میتواند متفاوت باشد.
در دوران بارداری، شدت دردهای شکمی در مراحل مختلف متفاوت است. برای مثال، یکی از مهمترین علائم سقط جنین در هفته اول، دردهای شکمی است که ممکن است شدیدتر یا خفیفتر باشد. در صورتی که این دردها با خونریزی شدید و یا عبور بافت از واژن همراه باشد، باید هرچه سریعتر به پزشک مراجعه کنید تا وضعیت بارداری بررسی شود. توجه داشته باشید خونریزی یا گرفتگی همیشه به معنای سقط جنین نیست.
سقط جنین میتواند در بسیاری از موارد خارج از کنترل فرد باشد، اما برخی عوامل مانند سیگار کشیدن یا دیابت کنترلنشده میتوانند خطر بروز آن را افزایش دهند. سرنوشت جنین در مراحل تهدید به سقط بستگی به وضعیت سلامت و مقاومت آن دارد. اگر جنین هنوز زنده باشد و دهانه رحم بسته باقی بماند، احتمال قطع خونریزی و ادامه بارداری وجود دارد. در این شرایط، استراحت و درمان پزشکی ممکن است به توقف خونریزی کمک کند. اما اگر جنین مرده باشد، تلاش برای نگه داشتن بارداری بینتیجه خواهد بود و نیاز به روشهایی مثل کورتاژ برای خارج کردن جنین است.اگر جنین به طور طبیعی سقط شود و تمام بافتهای آن خارج شده باشد، معمولا خونریزی قطع میشود. اما گاهی بخشی از جنین یا جفت داخل رحم باقی میماند که باعث ادامه خونریزی میشود تا زمانی که رحم کاملا پاکسازی شود. برای جلوگیری از بروز چنین مشکلاتی علاوه بر ویزیت پزشک متخصص زنان میتوان از خدمات ویزیت ماما در منزل شیراز استفاده کنید.

چه عواملي ميتواند موجب سقط جنين شود؟
سقط جنین میتواند به دلایل مختلفی رخ دهد، گاهی اوقات افراد تصور میکنند کارهایی مانند بلند کردن اجسام سنگین، ضربه به شکم و مشکلات روحی از مهمترین دلایل سقط جنین میباشد. شرایط ناسالم مسلما در رشد جنین و یا سقط آن تاثیر گذار است، اما، مهمترین عواملی که میتوانند خطر سقط جنین را افزایش دهند عبارتند از:
- مشکلات کروموزومی و ژنتیکی:یکی از اصلیترین دلایل سقط جنین، مشکلات ژنتیکی در جنین است که به علت اختلالات کروموزومی مانند تریزومیها (وجود یک کروموزوم اضافی) یا ناهنجاریهای ژنتیکی دیگر رخ دهند. در این شرایط، بدن به طور طبیعی جنین را از بارداری خارج میکند.
- اختلالات هورمونی: کمبود هورمونهایی مانند پروژسترون که برای حفظ بارداری ضروری هستند، میتواند باعث سقط جنین شود..
- عوامل پزشکی و بیماریهای مختلف: برخی بیماریهای مزمن مانند دیابت کنترلنشده، بیماریهای تیروئیدی، فشار خون بالا، عفونتهای مزمن یا بیماریهای خودایمنی (مثل لوپوس) میتوانند خطر سقط جنین را افزایش دهند.
- عوامل محیطی و سبک زندگی: مصرف سیگار، الکل و مواد مخدر در دوران بارداری میتواند تاثیرات منفی بر رشد و بقا جنین داشته باشد. همچنین استرس شدید یا قرار گرفتن در معرض مواد شیمیایی مضر نیز از عوامل خطرساز برای سقط جنین هستند.
- سن مادر: سن بالای مادر یکی دیگر از عوامل مهم در افزایش خطر سقط جنین است. مثلا،احتمال سقط جنین در زنان بالای ۳۵ سال بیشتر است.
- عوامل ساختاری رحم: مشکلات ساختاری در رحم، مانند اختلالات در شکل رحم یا نقص در گردن رحم (دهانه رحم) میتواند منجر به سقط جنین شود.
- تروما و آسیبهای فیزیکی: آسیبهای شدید به شکم یا ضربههای جدی به بدن میتواند خطر سقط جنین را افزایش دهد.
در صورت بروز هرگونه مشکل یا نگرانی در دوران بارداری، به مراکز درمانی مراجعه نمایید و یا از خدمات ویزیت متخصص زنان در منزل شیراز استفاده نمایید.
چه عواملی باعث میشود جنین در رحم باقی بماند و به سلامت رشد کند؟
مهمترین عواملی که باعث رشد کامل جنین در رحم و جلوگیری از سقط آن میشود عبارتند از:
- سلامت نطفه والدین: ترکیب سالم نطفه پدر و مادر برای ایجاد جنینی بدون نقص و با توانایی رشد و تکامل لازم است.
- محیط سالم رحم: محیط رحم باید محیطی سالم و مناسب برای پرورش و رشد جنین باشد. مشکلاتی مانند عفونت،آسیب به رحم ،فيبروم رحمي و غدههاي رحمي میتواند مانع رشد طبیعی جنین شود.
- ترشح مناسب هورمونها: هورمونهای ضروری برای حفظ بارداری مانند پروژسترون باید توسط تخمدانها و جفت به مقدار کافی ترشح شوند تا جنین در رحم باقی بماند و رشد کند.
- استرسهای جسمی و روحی: استرس شدید روحی، شوکهای عاطفی و فشارهای جسمی زیاد میتوانند بر بارداری تاثیر بگذارند. از جمله این عوامل میتوان به کارهای سنگین، فعالیتهای بدنی شدید و رابطه جنسی مکرر در بارداریهای پرخطر اشاره کرد که میتوانند خطر سقط جنین را افزایش دهند.
- جراحیهای مکرر روی رحم: انجام عمل و جراحی روی رحم، مانند کورتاژهای متعدد، میتواند به گردن رحم و پوشش داخلی رحم آسیب برساند. این آسیبها احتمال بروز مشکلات بارداری، از جمله سقط جنین را افزایش میدهند.
عفونتهای مزمن و ناسازگاری گروه خونی: بیماریهای مزمن مانند سل، سیفلیس، مالاریا و کمخونیها میتوانند باعث تضعیف وضعیت بارداری شوند. همچنین، ناسازگاری گروه خونی مادر و جنین (اختلاف گروه خونی) و ناسازگاری Rh نیز از عوامل خطر سقط جنین محسوب میشوند.
در صورتي كه يكي از شرايط فوق موجود نباشد احتمال سقط جنین افزایش مییابد. همچنین، زمانی که نوزادی به دنیا بیاید که مبتلا به زردی باشد، استفاده از خدمات اجاره دستگاه زردی نوزاد در شیراز به درمان و کاهش علائم زردی نوزاد کمک میکند.
کورتاژ چیست و چگونه انجام مي شود؟
كورتاژ در كلمه يعني تراشيدن و خارج كردن قسمتي از بافت بدن است. بنابراين براي هر قسمتي از بدن كه نياز به خارج كردن بافت يا نمونه داشته باشيد ممكن است کورتاژ انجام شود. به زبان ساده، “کورتاژ و اتساع” یا همان (Curettage and Dilation يا D&C) به معنای گشاد کردن دهانه رحم و خارج کردن بافتهای داخلی رحم است. این روش بیشتر در مواقعی استفاده میشود که نیاز به پاکسازی رحم بعد از سقط جنین یا در شرایط خاص پزشکی وجود داشته باشد.
کورتاژ (D&C) به منظور درمان برخی بیماریها یا تشخیص مشکلات رحم انجام میشود. این روش شامل باز کردن دهانه رحم و بیرون آوردن جنین یا بافتهای داخلی از رحم است. در مواردی که سقط جنین یا درمان برخی بیماریهای رحمی نیاز باشد، این روش بهکار میرود. سقط جنین عمدی ممکن است تحت نظر پزشک یا ماما و در شرایط بهداشتی مناسب انجام شود، ولی در برخی موارد، این عمل بهصورت غیرقانونی و توسط افراد غیرمتخصص در شرایط غیربهداشتی صورت میگیرد. باید توجه داشت که این اقدام در شرایط غیرمجاز، میتواند خطرات جدی از جمله عفونتها و آسیبهای فیزیکی به همراه داشته باشد. سقط جنین قانونی و ایمن زمانی انجام میشود که تحت نظارت کامل پزشکی و با رعایت مراحل بهداشت باشد.
کورتاژ با استفاده از بیهوشی عمومی یا موضعی انجام شود. ابتدا پزشک بررسی میکند که دهانه رحم به اندازه کافی باز باشد. در صورت لزوم، از ابزار برای باز کردن دهانه رحم استفاده میکنند. در این حالت، دهانه رحم با دستگاهی بهطور موقت باز نگه داشته میشود. در مرحله بعدی، با استفاده از روش مکش (ساكشن)، محتویات داخل رحم خارج شده و برای بررسیهای پاتولوژیک به آزمایشگاه ارسال میگردد.

كورتاژ تشخيصي چيست و چرا بعد از سقط، انجام مي شود؟
كورتاژ تشخيصي به منظور خارج كردن محتويات باقی مانده در رحم انجام میشود. هدف از انجام این کار، بررسی کامل نمونه و تشخیص مشکلات رحم است. اين عمل معمول پس از سقط هایی انجام ميشود كه در سه ماهه اول اتفاق افتادهاند. در كورتاژ تشخيصي مانند هر C&D دو كار باز كردن دهانه رحم و برداشتن محتويات رحم ميشود.
در ۵۵ درصد سقط هایی كه قبل از هفته دهم حاملگي اتفاق ميافتند، معمول محتويات رحم بدون مشكل خاصي خارج ميشود. در سقطهای بعد از هفته دهم بارداری، معمولا تمام بافتهای حاملگی به طور طبیعی خارج نمیشوند و نیاز به مداخله پزشک برای تخلیه کامل رحم وجود دارد. در این شرایط، پزشک با انجام روشهایی مانند کورتاژ یا استفاده از ابزارهای مناسب، محتوای باقیمانده را از رحم خارج میکند تا از بروز مشکلات بیشتر جلوگیری شود. همچنین، در برخی موارد که لکهبینی یا مشکلات دیگری پس از سقط مشاهده میشود، برای بررسی وضعیت رحم و اطمینان از اینکه رحم به طور کامل تخلیه شده است، ممکن است آزمایشها و بررسیهای تکمیلی انجام شود. این اقدامات به منظور جلوگیری از عوارض احتمالی و تسریع در روند بهبودی مادر ضروری است.
پس از كورتاژ چه مراقبت هایی لازم است؟
پس از عمل کورتاژ بعضي خانمها بعد از چند ساعت فعاليتهاي طبيعي خود را از سر ميگيرند. بعضی از خانمها پس از سقط جنین به علت دردهای کمر یا شکمی نیاز به چند روز استراحت دارند، اما معمولا این دردها بیشتر از ۲۴ ساعت طول نمیکشند. البته، خونریزی و کرامپهای خفیف میتوانند از چند روز تا دو هفته ادامه داشته باشند. بنابراین، توصيه ميشود خانمها تا ۲ هفته يا تا زماني كه خونريزي متوقف شود، نزديكي نداشته باشند. معمولا ۲ تا ۶ هفته بعد، پريود شروع ميشود و بهتر است تا آن زمان از تامپون استفاده نشود. مشخص نيست كه تخمك گذاري چه زماني به وضعيت نرمال بر ميگردد، بنابراين توصيه ميشود در اولين نزديكي از قرص يا ساير روشهاي مطمئن جلوگيري از بارداري استفاده شود. همچنین، استفاده از خدمات اجاره تخت بیمارستانی شیراز میتواند کمککننده باشد تا دوران بهبودی راحتتر طی شود.
سقط جنین در چه مواردي مجاز است؟
در شرایطی، که ادامه بارداری تهدیدی برای سلامت مادر به شمار میآید،پزشکان و قانون ممکن است تصمیم به سقط درمانی بگیرند. مثلا، مادر به بیماریهای خاصی نظیر روماتیسم قلبی مبتلا باشد. این تصمیم معمولا با مشورت و موافقت والدین یا همسر مادر و تحت نظر پزشکان متخصص و مجاز انجام میشود. در چنین شرایطی، سقط جنین به عنوان یک اقدام پزشکی برای حفظ سلامت مادر در نظر گرفته میشود. در موارد زير سقطهاي درماني مجاز است.
در موارد زیر سقط درمانی ممکن است با تصمیم پزشک متخصص مجاز باشد:
- ناهماهنگی Rh خون مادر و پدر: در صورتی که مادر Rh منفی و پدر Rh مثبت باشد و سابقه سقط مکرر یا مرگ جنین در رحم وجود داشته باشد، سقط درمانی با تایید پزشک انجام میشود.
- مبتلا شدن به سرخجه در دوران بارداری: در صورتی که مادر در سه ماهه اول یا دوم بارداری به سرخجه مبتلا شود، احتمال بروز نقایص جدی در جنین وجود دارد، که در این شرایط سقط درمانی با تایید پزشکان متخصص مجاز است.
- اشعه X و تاثیر آن بر جنین: اگر جنین در ماههای اول بارداری تحت تاثیر اشعه X شدید قرار بگیرد، و پزشک تشخیص دهد که این شرایط منجر به نقایص مادرزادی در جنین خواهد شد، سقط درمانی با موافقت پزشک مجاز است.
- مشکلات روانی و عصبی مادر: در صورتی که مادر به مشکلات روانی شدید دچار باشد که بعد از زایمان ادامه پیدا کند و نتواند از نوزاد خود مراقبت کند، سقط درمانی با تایید ویزیت پزشک متخصص اعصاب و روان و شورای پزشکی مجاز خواهد بود.
- آسیب به جنین ناشی از داروها: اگر مادر برای درمان مشکلاتی مانند کمخوابی و تهوع در دوران بارداری دارو مصرف کرده باشد و پزشک تشخیص دهد که داروها به جنین آسیب رساندهاند، سقط درمانی مجاز خواهد بود.
- سقط جنین بدون مجوز پزشک: سقط جنین بدون مجوز و بهطور عمدی غیرقانونی است و میتواند منجر به خطرات جانی جدی و عفونتهای شدید رحمی شود، که در نتیجه آن ممکن است زن دچار ناباروری شود.
آخرین سخن درباره سقط جنین
مهمترین علائم سقط جنین شامل دردهای شکمی و خونریزی رحمی است که میتواند در دورههای مختلف بارداری و برای هر خانمی متفاوت باشد. برای مثال، علائم سقط جنین در هفته اول بارداری مانند علائم سقط جنین در ماه اول، معمولا فقط به صورت دردهای شکمی بروز میکند و گاهی فرد حتی متوجه سقط جنین نمیشود. در حالی که علائم سقط در ماه دوم میتواند شدیدتر باشد. همچنین، علائم زنده بودن جنین نیز متفاوت است، مثلا، زنده بودن جنین در هفته یازدهم، شامل حرکت جنین در داخل رحم و ضربان قلب قوی میشود.
سقط جنین ممکن است مشکلات و عوارض مختلفی را برای زنان ایجاد کند که از مهمترین عوارض سقط جنین میتوان به عفونتهای رحمی، خونریزی شدید، آسیب به دهانه رحم و مشکلات روحی و روانی اشاره کرد. در صورت بروز هرگونه علامت غیرطبیعی، توصیه میشود که فورا با پزشک خود تماس بگیرید.
سوالات متداول در مورد علائم سقط جنین
عوارض سقط جنین چیست؟
عوارض سقط جنین شامل عفونتهای رحمی، خونریزی شدید، آسیب به دهانه رحم و مشکلات روانی مانند افسردگی است. در موارد نادر، مشکلات جسمی و عاطفی میتوانند طولانیمدت باقی بمانند.
مهمترین علائم زنده بودن جنین در هفته یازدهم چیست؟
علائم زنده بودن جنین در هفته یازدهم شامل حرکت جنین در داخل رحم و ضربان قلب قوی است. همچنین، سطح هورمونهای بارداری در خون نیز ممکن است نشاندهنده زنده بودن جنین باشد.
علائم سقط جنین در ماه اول کدامند؟
علائم سقط جنین در ماه اول شامل خونریزی از واژن، درد شکمی و کاهش علائم بارداری میشود.
علائم سقط جنین در ماه دوم چیست؟
در ماه دوم سقط جنین، خونریزی شدید، دردهای کرامپی و دفع بافتهای جنینی ممکن است رخ دهد. این علائم معمولا به همراه احساس ضعف عمومی و علائم دیگر بروز میکند.















6 پاسخ
كورتاژ عوارض جانبی داره؟
درود بر شما بله ممکن است عوارضی هم داشته باشید. اما در صورتی که زیر نظر پزشک انجام شود این عوارض را به حداقل ممکن کاهش می دهید.
بعد از کورتاژ چند روز استراحت لازم است؟
شرایط استراحت و برگشت به فعالیت عادی بسته به شرایط هر فرد متفاوت میباشد ولی معمولا ۱ الی ۲ روز استراحت بعد از کورتاژ میتوانید به روال قبل بازگردید
خونریزی سقط چند روز است؟
خونریزی سقط در افراد مختلف متفاوت میباشد ولی به طور معمول ۱۴ روز الی ۲۱ روز طول میکشد