بیماری هلیکوباکتر پیلوری
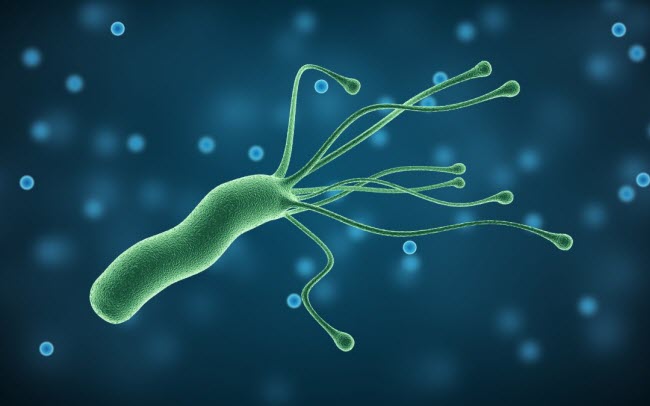
هلیکوباکتر پیلوری (Helicobacter pylori, H. Pylori) یک باکتری شایع ساکن دستگاه گوارش انسان است که تمایل دارد به مخاط معده حمله کند. از اینرو این باکتری به عنوان باکتری بیماریزای معده انسان شناخته شده است. در حالی که عفونت با این باکتری به طور معمول علائمی ایجاد نمیکند، در برخی از افراد میتواند منجر به بیماری شود.
اکثریت افراد آلوده به هلیکوباکتر پیلوری هیچ علامتی ندارند و هرگز دچار مشکل نخواهند شد. با این حال، هلیکوباکتر پیلوری قادر به ایجاد تعدادی از مشکلات گوارشی، از جمله زخم و بصورت نادر سرطان معده است.
عوامل خطر هلیکوباکتر پیلوری
هلیکوباکتر پیلوری احتمالاً با مصرف غذا یا آب آلوده به مواد مدفوع منتقل شده و باعث تغییراتی در معده و دوازدهه (اولین قسمت روده کوچک) می شود. این باکتری بافت محافظی، که معده را می پوشاند، آلوده می کند که منجر به آزاد شدن آنزیم ها و سموم خاص و فعال شدن سیستم ایمنی بدن می شود. این عوامل با هم ممکن است به طور مستقیم یا غیرمستقیم به سلول های معده یا دوازدهه آسیب برساند و باعث التهاب مزمن در دیواره های معده (گاستریت) یا دوازدهه (دئودنیت) می شود.
در نتیجه این تغییرات، معده و دوازدهه در برابر آسیب های ناشی از شیره های گوارشی مانند اسید معده آسیب پذیرتر هستند.
علائم هلیکوباکتر پیلوری
اکثر افراد مبتلا به گاستریت مزمن یا دئودنیت هیچ علامتی ندارند. با این حال، برخی افراد دچار مشکلات جدی تری از جمله زخم معده یا دوازدهه می شوند.
زخم ها می توانند علائم مختلفی ایجاد کنند یا اصلاً علائمی نداشته باشند، که شایع ترین علائم زخم عبارتند از:
درد یا ناراحتی (معمولا در قسمت بالای شکم)
نفخ
احساس سیری پس از خوردن مقدار کمی غذا
از دست دادن اشتها
تهوع یا استفراغ
مدفوع تیره یا قیر رنگ
زخمی که خونریزی میکند میتواند باعث کاهش شمارش خون و خستگی شود
علاوه بر این، به محض مشاهده علائم نگرانکننده زیر لازم است که بیمار در اسرع وقت به پزشک مراجعه کند، علائمی همچون:
درد شدید یا مداوم شکم
مشکل در بلعیدن
مدفوع قیر مانند، خونی یا سیاه
استفراغ یا استفراغ خونی یا سیاه
به ندرت، گاستریت مزمن باعث تغییرات غیرطبیعی در پوشش معده می شود که می تواند منجر به انواع خاصی از سرطان شود. ایجاد سرطان در نتیجه عفونت هلیکوباکتر پیلوری غیر معمول است. با این وجود، از آنجایی که افراد زیادی در جهان به هلیکوباکتر پیلوری مبتلا هستند، به عنوان یکی از عوامل مهم سرطان معده در نظر گرفته می شود. افرادی که در کشورهایی زندگی می کنند که عفونت هلیکوباکتر پیلوری در آنها در سنین پایین رخ می دهد، در معرض بیشترین خطر ابتلا به سرطان معده هستند.
تشخیص بیماری هلیکوباکتر پیلوری
راه های مختلفی برای تشخیص هلیکوباکتر پیلوری وجود دارد. متداول ترین آزمایشات مورد استفاده شامل موارد زیر است:
آزمایش خون یا سرولوژی (IgM) و (IgG)
آزمایش مدفوع یا آنتی ژن مدفوعی (Antigen Stool Test, AST)
روشهای مولکولی (PCR)
بافت شناسی یا هیستوپاتولوژی (هماتوکسیلین و گیمسا)
کشت نمونه بافت معده و تعیین حساسیت آنتیبیوتیکی هلیکوباکتر پیلوری
سایر روشهای تشخیصی بیماری هلیکوباکتر پیلوری:
آزمایش تنفس یا تست تنفسی اوره (Urea breath test, UBT)
آندوسکوپی
چه کسی باید برای هلیکوباکتر پیلوری آزمایش شود؟
اگر علائم دارید یا زخم معده یا دوازدهه فعال دارید یا سابقه زخم در گذشته داشتید، آزمایش تشخیصی عفونت هلیکوباکتر پیلوری توصیه می شود.
اگرچه عفونت هلیکوباکتر پیلوری شایع ترین علت زخم است، اما همه بیماران مبتلا به زخم به هلیکوباکتر پیلوری مبتلا نیستند. برخی داروها مانند آسپرین، ایبوپروفن، ناپروکسن نیز می توانند باعث زخم معده شوند.
اگر علائمی ندارید و سابقه قبلی بیماری زخم پپتیک را ندارید، معمولاً آزمایش هلیکوباکتر پیلوری توصیه نمی شود.
درمان بیماری هلیکوباکتر پیلوری
افراد با سابقه بیماری زخم معده، زخم معده فعال یا زخم دوازدهه فعال مرتبط با عفونت هلیکوباکتر پیلوری باید تحت درمان قرار گیرند. درمان موفقیت آمیز هلیکوباکتر پیلوری می تواند به بهبود زخم، جلوگیری از عود زخم و کاهش خطر عوارض زخم (مانند خونریزی) کمک کند. دستورالعمل ها در ایالات متحده و سایر کشورها توصیه می کنند که بیمارانی که به داروهای ضد التهابی طولانی مدت مانند آسپرین، ایبوپروفن، ناپروکسن و داروهای مشابه برای درمان آرتریت و سایر شرایط پزشکی نیاز دارند، باید برای هلیکوباکتر پیلوری آزمایش شوند و در صورت ابتلا تحت درمان قرار گیرند. برای از بین بردن عفونت هلیکوباکتر پیلوری.
داروها
هیچ دارویی عفونت هلیکوباکتر پیلوری را درمان نمی کند. اکثر رژیم های درمانی شامل مصرف چندین دارو به مدت ۱۴ روز است.
بیشتر رژیم های درمانی شامل دارویی به نام مهارکننده پمپ پروتون است. این دارو تولید اسید معده را کاهش میدهد که به بافتهای آسیبدیده در اثر عفونت اجازه میدهد تا بهبود یابند. نمونه هایی از مهارکننده های پمپ پروتون عبارتند از لانزوپرازول، امپرازول، پانتوپرازول، رابپرازول، دکسلانسوپرازول و اسمومپرازول.
(H2-blockers) مسدودکنندههای گیرنده H2 این داروها برای کاهش میزان اسید معده با هدف مسدود کردن هورمون هیستامین استفاده میشوند. هیستامین به تولید اسید معده کمک میکند.
محافظت کننده های داخلی معده داروهایی مانند بیسموت (Bismuth) از پوشش معده در برابر اسید محافظت کرده و به از بین بردن باکتریها کمک میکنند.
دو آنتی بیوتیک نیز به طور کلی توصیه می شود. این امر خطر شکست درمان و مقاومت آنتی بیوتیکی را کاهش می دهد.
تعداد بیماران مبتلا به عفونت هلیکوباکتر پیلوری که به آنتی بیوتیک ها مقاوم هستند رو به افزایش است، بنابراین مهم است که تمام داروهای تجویز شده را مصرف کنید و آزمایشی انجام دهید که تایید کند عفونت پاک شده است.
برای موثر بودن درمان هلیکوباکتر پیلوری، مصرف کل دوره تمام داروها مهم است.
عوارض جانبی
تا ۵۰ درصد از بیماران در طول درمان هلیکوباکتر پیلوری عوارض جانبی دارند. عوارض جانبی معمولاً خفیف هستند و کمتر از ۱۰ درصد بیماران به دلیل عوارض جانبی درمان را متوقف می کنند. برای کسانی که عوارض جانبی را تجربه می کنند، ممکن است امکان تنظیم دوز یا زمان مصرف دارو وجود داشته باشد. برخی از شایع ترین عوارض جانبی در زیر توضیح داده شده است.
برخی از رژیم های درمانی از دارویی به نام مترونیدازول (Flagyl) یا کلاریترومایسین (بیاکسین) استفاده می کنند. این داروها می توانند باعث ایجاد طعم فلزی در دهان شوند.
در حین مصرف مترونیدازول باید از نوشیدنی های الکلی (مانند آبجو، شراب) خودداری شود. این ترکیب می تواند باعث گرگرفتگی پوست، سردرد، حالت تهوع، استفراغ، تعریق و ضربان قلب سریع شود.
بیسموت که در برخی از رژیم ها وجود دارد باعث سیاه شدن مدفوع می شود و ممکن است باعث یبوست شود.
بسیاری از رژیم ها باعث اسهال و گرفتگی معده می شود.
شکست درمان
تا ۲۰ درصد از بیماران مبتلا به عفونت هلیکوباکتر پیلوری پس از اتمام اولین دوره درمانی خود درمان نمی شوند. در این مورد معمولاً یک رژیم درمانی دوم توصیه می شود. درمان مجدد معمولاً مستلزم آن است که بیمار ۱۴ روز از یک مهارکننده پمپ پروتون و دو آنتی بیوتیک استفاده کند. حداقل یکی از آنتی بیوتیک ها با آنتی بیوتیک های مورد استفاده در اولین دوره درمانی متفاوت است.
پیگیری
پس از تکمیل درمان هلیکوباکتر پیلوری، معمولاً آزمایشات تکراری برای اطمینان از رفع عفونت انجام می شود، که معمولاً با آزمایش تنفس یا مدفوع انجام شده و آزمایش خون برای آزمایش بعدی توصیه نمی شود. آنتی بادی که توسط آزمایش خون شناسایی می شود، اغلب به مدت چهار ماه یا بیشتر پس از درمان در خون باقی می ماند، حتی پس از از بین رفتن عفونت.
چگونه از عفونت هلیکوباکتر پیلوری پیشگیری کنیم؟
تا به امروز چگونگی انتقال و گسترش عفونت هلیکوباکتر پیلوری هنوز بطور دقیق مشخص نشده است. تصور میشود که این عفونت از طریق دهان یک فرد به فرد دیگر یا مدفوع به دهان منتقل شود. این اتفاق ممکن است زمانی رخ دهد که فرد پس از استفاده از دستشویی دستهای خود را به طور کامل نشوید. H. pylori همچنین میتواند از طریق تماس با آب یا مواد غذایی آلوده نیز گسترش یابد. بنابراین داشتن عادات بهداشتی درست میتواند در جلوگیری از ابتلا به عفونت این باکتری بسیار موثر باشد. این عادتها عبارتند از:
شستن دستها با آب و صابون (به خصوص پس از استفاده از دستشویی و قبل از صرف غذا)
استفاده از آبهای آشامیدنی تصفیه شده و سالم
مصرف غذاهای کاملاً پخته شده
شستشوی کافی و دقیق سبزیجات و مواد غذایی خام
اگر فرد در خطر بالای ابتلا به سرطان معده است و از نظر آلودگی با عفونت هلیکوباکتر پیلوری نگران است، لازم است که با پزشک خود صحبت کند. در این شرایط شاید لازم باشد که در فواصل زمانی منظم آزمایشهای غربالگری هلیکوباکتر پیلوری برای او انجام شود.